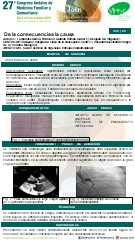
Isquemia en varios territorios
Ámbito del caso
Servicio de Urgencias Multidisciplinar.
Motivos de consulta
Mareos, inestabilidad de la marcha, ptosis izquierda y diplopia.
Historia clínica
Paciente de 72 años de edad que acude al servicio de urgencias por inestabilidad de la marcha, ptosis izquierda y diplopia. Ya en el área de Observación, sufre parada cardiorrespiratoria por bradicardia extrema y elevación del segmento ST en cara inferior.
Enfoque individual: antecedentes personales, anamnesis, exploración, y pruebas complementarias
Antecedentes personales: Diabetes mellitus tipo 2 insulinodependiente. Dislipemia mixta. Fumador y hábito enólico con hepatopatía no cirrótica y pancreatitis crónica. Accidente cerebrovascular sin secuelas con ateromatosis carotídea no estenótica.
Anamnesis: inestabilidad de la marcha, ptosis izquierda y diplopia.
Exploración física: Mal estado general, hipotensión, taquipneico y taquicárdico. Ptosis izquierda sin afectación de otros pares craneales. Fuerza y sensibilidad conservada en las cuatro extremidades. No es posible explorar la marcha por inestabilidad. Auscultación cardíaca: rítmica sin soplos. Murmullo vesicular conservado con estertores húmedos en bases.
Pruebas complementarias: EKG: bradicardia sinusal extrema y elevación del segmento ST en cara inferior. TAC craneal: se descartar complicación hemorrágica así como lesiones ocupantes de espacio. AngioTAC torácico: se descarta síndrome aórtico agudo. Ecocardiograma: trombo intraventricular en la zona aquinética inferoposterior. Fracción de eyección severamente deprimida.
Enfoque familiar y comunitario: estudio de la familia y la comunidad
Juicio clínico, diagnóstico diferencial, identificación de problemas
Infarto agudo de miocardio inferior con parada cardiorespiratoria por bradicardia extrema. Ictus isquémico agudo. Trombo apical.
Diagnóstico diferencial
Síndrome aórtico agudo; hipercoagulabilidad; síndrome trombótico para neoplásico; arritmias supraventriculares…
Tratamiento, planes de actuación
El paciente es reanimado e implante de marcapasos transitorio externo inicialmente. Debido a su hepatopatía crónica se contraindica la fibrinólisis y valorando riesgo-beneficio se decide cateterismo cardíaco.
Tratamiento
Marcapasos transitorio. Cateterismo cardíaco. Doble antiagregación. Anticoagulación.
Evolución
Ante la imposibilidad de fibrinólisis y valorando riesgo-beneficio, se decide realización de cateterismo cardíaco ante la inestabilidad hemodinámica del paciente con necesidad de marcapasos transitorio. Se implanta stent convencional en arteria coronaria derecha sin transformación hemorrágica en resonancia cerebral de control. Se inicia anticoagulación a las 48 horas.
Conclusiones (y aportación para el Médico de Familia)
No es rara la simultaneidad de eventos isquémicos, cardíacos y cerebrales. En este caso, la importancia radica en el diagnóstico precoz de ambos eventos isquémicos así como realizar un buen diagnóstico diferencial inicial, sobre todo, el síndrome aórtico para el manejo del paciente.
Palabras clave (máximo 3, extraidas del Mesh)
Infarto; ictus; trombo.
Autores de la comunicación
Jesús Serrano Rasero
Médico de Familia. Centro de Salud La Velada. Cádiz.
Isabel Galindo Román
Médico Residente de 3er año de Medicina Familiar y Comunitaria. Centro de Salud La Velada. Cádiz.
Patricia Fernández García
FEA Cardiología. Hospital Clínico. Málaga.